Почему в России женщины почти не рожают дома
В России с началом беременности женщина вступает в постоянное взаимодействие с профильными медицинскими организациями — множество скринингов и анализов, постоянное наблюдение у специалистов, регулярные УЗИ. Кажется, что такое внимание к процессу должно обеспечить скоординированность, качество и связность оказываемой медицинской помощи. Но на деле система родовспоможения в России обнаруживает множество внутренних разрывов и противоречий, часто негативно влияя на опыт беременности и родов.
Исследовательница Анастасия Новкунская изучает особенности помощи беременным женщинам, роженицам и новорожденным в России. В интервью Алеше Рогожину она рассказала о том, чем система родовспоможения в нашей стране отличается от европейской, с какими проблемами при беременности сталкиваются женщины в малых городах и отдаленных регионах, и почему врачам, медицинским чиновника и роженицам нужно больше общаться друг с другом. Иллюстрации — Анна Хаустова.
Текст подготовлен и опубликован в рамках специального проекта syg.ma, посвященного поиску нового знания о России. Манифест можно прочитать по ссылке. Мы открыты любым предложениям сотрудничества и совместного поиска: если вы хотите рассказать об исследовании, которое проводите сами или делают ваши подруги, друзья, знакомые и коллеги, пишите на редакционную почту hi@syg.ma.
И не забывайте подписываться на наш инстаграм!
Исследование: разрывы в преемственности, региональные особенности и недостаток гибкости
Мои исследования посвящены устройству системы родовспоможения в российских регионах. Мне интересно какие особенности помощи беременным женщинам, роженицам и новорожденным формируются в условиях государственных реформ здравоохранения и в контексте социальной и географической удаленности. Хотя категория преемственности, о которой я хочу сейчас рассказать, не занимает центральное место в моих работах, через нее можно достаточно точно описать то, как обстоят дела с родовспоможением в нашей стране.
Преемственность в медицине отражает связанность разных частей и этапов оказания медицинской помощи. Первично ваше заболевание диагностирует, допустим, участковый терапевт, но если проблема оказывается серьезной, то он направляет вас к профильному специалисту, например офтальмологу. Районный офтальмолог в поликлинике в свою очередь понимает, что вас необходимо отправить в стационар. И так далее. То, в какой мере связаны и скоординированы между собой эти разные звенья одного профиля помощи, как часто вам придется повторять рассказ о своем заболевании, насколько выбранная всеми этими врачами тактика лечения будет слаженной, можно назвать преемственностью. Внутри медицины это одна из характеристик, по которой оценивается качество оказываемой помощи.
В социальных науках это понятие имеет несколько иное значение. Я в своем исследовании использовала «преемственность» в качестве категории, аналогичной «continuity of care» в англоязычной литературе. Забота, которая здесь подразумевается, может быть не только медицинской, но и социальной. И поскольку полем моего исследования было родовспоможение, я пыталась изучить, насколько последовательной оказывается профессиональная забота со стороны акушерки и
Родовспоможение можно рассматривать как особенный раздел медицины как минимум потому, что роды вообще не обязательно являются медицинской проблемой. Во многих социально-культурных контекстах они представляются частью естественного жизненного цикла и не рассматриваются как требующие внимания медицинских специалистов. Речь идет не только о
В России едва вы узнали, что беременны, как вступаете в постоянное взаимодействие с медицинскими организациями
Один из прототипических примеров — Голландия, к ней близки Исландия и Финляндия. В этих странах основная профессиональная группа, отвечающая за заботу о беременной, роженице и уже родившей женщине, — акушерки, а не
В России, напротив, сложилась медикализированная система родовспоможения. Едва вы узнали, что беременны, как вступаете в постоянное взаимодействие с медицинскими организациями. Вам приходится проводить очень много скринингов, сдавать анализы, наблюдаться у специалистов, регулярно делать УЗИ. Домашние роды в России никак институционально не предусмотрены. Акушерки не могут приехать к вам домой и помочь с родами, даже если это ваше решение, потому что им это грозит уголовной ответственностью за оказание медицинской помощи вне медицинского учреждения.

Заложен ли в эту систему принцип преемственности — большой вопрос. Если смотреть с позиции условного чиновника Минздрава, который пытается понять, достаточно ли связаны между собой звенья медицинской помощи — допустим, амбулатория (в данном случае это будет женская консультация) и стационар (роддом), — система покажется довольно слаженной. У каждой беременной женщины есть так называемая обменная карта, в которую все специалисты вписывают результаты осмотров и анализов. С этой картой женщина поступает в роддом, и врачи дежурной бригады, которые, возможно, видят ее впервые, изучают документ во всех деталях. Это позволяет им понять, какие у нее и ребенка особенности и потребности. То есть с организационной точки зрения кажется, что преемственность
Но если мы попробуем посмотреть на ту же ситуацию глазами беременной женщины, в преемственности обнаружится множество разрывов. Хорошо, если в течение девяти месяцев беременности ее будет наблюдать один и тот же акушер-гинеколог. Но не всегда это складывается так удачно: иногда приходится обращаться еще к
Проблема в организации отечественного здравоохранения, состоит в слишком жесткой регламентации полномочий ее разных звеньев
Контраст ощутим не только между женской консультацией и роддомом, но и между разными отделениями роддома. Врачи и акушерки дородового, родильного и послеродового отделений могут иметь разный профессиональный опыт, разные представления о родах, разное образование. Доходит до смешного: допустим, к женщине, уже родившей ребенка, заходит гинеколог и объясняет: «Вам надо кормить по часам, сцеживать грудь, чтобы было много молока». Женщина выполняет то, что предписал врач. Через два часа приходит врач-неонатолог, то есть тот, кто наблюдает новорожденного ребенка, и говорит ровно противоположное: «Не трогайте грудь руками, не сцеживайте молоко, а наоборот, прикладывайте ребенка к груди “по требованию” — и все у вас наладится само собой». Это специалисты, которые работают в одном учреждении, даже в одном отделении. Что делать женщине, которая столкнулась с такими разными рекомендациями, не всегда понятно. Но именно такие случаи мне, как социологу, интересны аналитически: как это работает на организационном уровне, с точки зрения пациента и самих медицинских профессионалов?
Проблема заключается в организации отечественного здравоохранения, и, по моему убеждению, состоит она не в том, что полномочия разных звеньев цепи недостаточно регламентированы, а, наоборот, в их слишком жесткой регламентации. Оказание медицинской помощи во время беременности и родов в огромной России регулируется в первую очередь приказом Минздрава — № 572н от 2012 года. Он относится фактически ко всем российским учреждениям, которые оказывают услуги родовспоможения, и
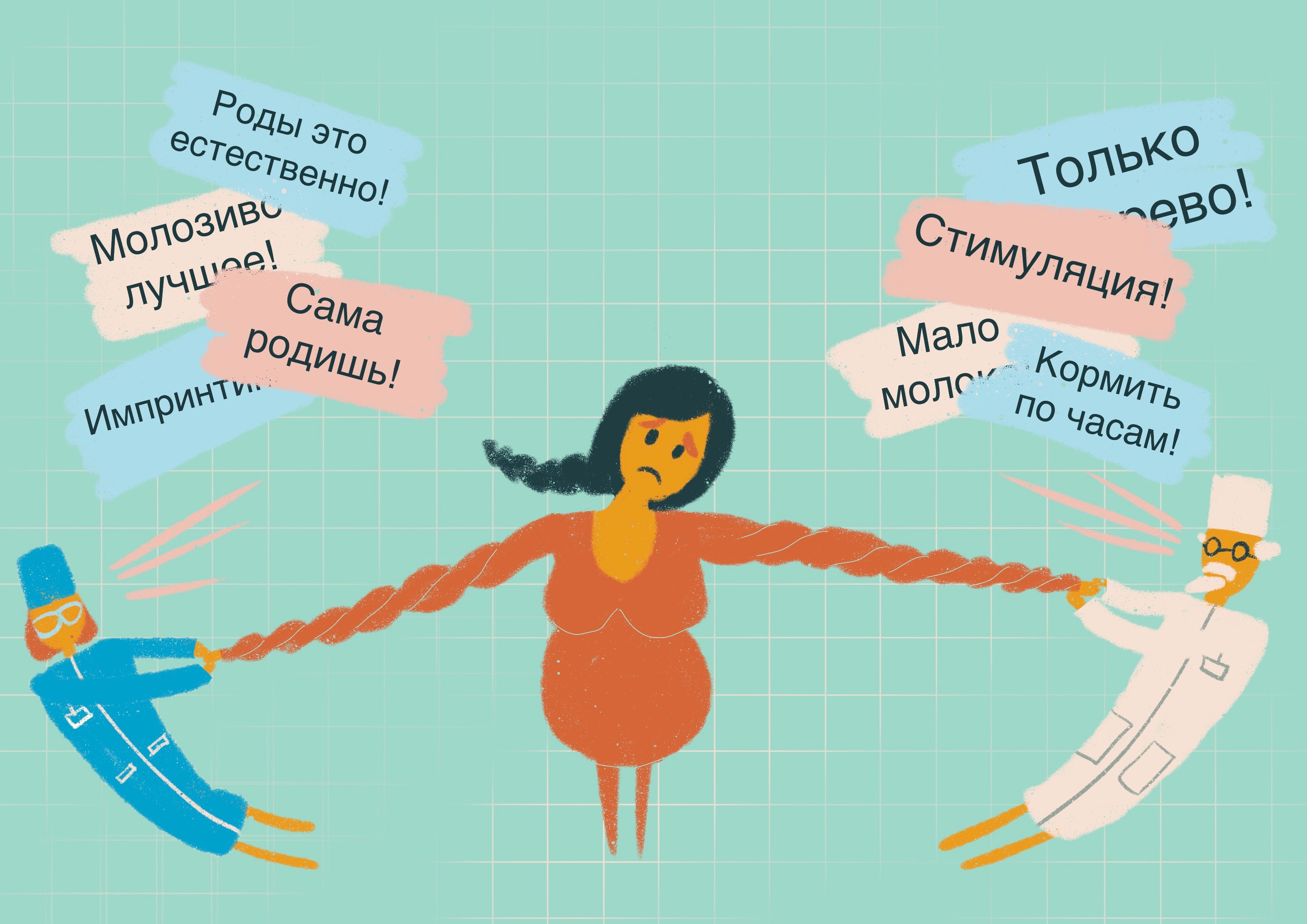
Но на деле существуют довольно серьезные региональные отличия. Где-то может влиять религия, где-то — экономическое положение. В дотационных регионах на здравоохранение тратится меньше ресурсов, профессионалы получают меньшую зарплату, меньше оборудования, даже каких-то лекарств может не хватать. Это отличает не только регионы между собой, но и региональный центр от периферии внутри них. Кроме того, Минздрав часто будто бы не понимает, что между учреждениями для рожениц с разными рисками может быть расстояние, превышающее 100 или 200 километров. Казалось бы, очевидно, что разные организации расположены друг от друга на
Вот пример: женщина рожает в учреждении первого уровня, то есть наименее оснащенном, с минимальным набором медикаментов, где, по идее, должны проходить только естественные роды без осложнений. Но в процессе становится понятно, что ей нужна более технологически оснащенная помощь. И приказ Минздрава предписывает, что беременная в этом случае должна обратиться в учреждение следующего уровня. Хорошо, если она живет в Москве или Петербурге, где регион представляет собой один город и все уровни помощи расположены рядом. Но представим, что она живет в
Система российского родовспоможения должна научиться приспосабливаться к самой разнообразной среде
В рамках своего исследования я разговаривала с главой службы экстренной помощи для беременных и рожениц. По его словам, даже вертолету может не хватить времени долететь, забрать роженицу и довезти до центра, оснащенного достаточным образом, чтобы ей помочь. Иногда действовать приходится прямо на месте, и оказывается, что даже врач, который вроде бы имеет необходимую квалификацию, встречается с абсолютно неподходящими для проведения операции условиями. Тогда встает выбор между спасением жизни и потенциальной уголовной ответственностью для такого специалиста, потому что оказание медицинской помощи в ненадлежащих условиях — это 124 статья УК РФ.
Есть и культурные особенности. У нас действительно многонациональная, многоконфессиональная страна, и, например, кочевые жители Ямало-Ненецкого округа могут не разделять ценности медикализированной и урбанизированной культуры. В этом регионе проблемы в системе родовспоможения возникают не только
Предполагается, что до роддома роженицу везут на скорой помощи (через тундру — на вертолете), а вот обратно ей надо добираться самой. Финансирование здравоохранения не предполагает оплату и организацию обратной дороги после госпитализации. Коллега-антрополог рассказывала истории, когда родившую ненку добрасывают до
Хотя причин для разрывов преемственности родовспоможения множество, и они очень разного генезиса, между ними

Как мы знаем из других исследований, в тех системах родовспоможения, где сильнее развито профессиональное сообщество, а врачи и акушерки имеют больше автономии, логика управления медицинской помощью более гибкая и, грубо говоря, закладывает другие KPI. Здесь мы снова возвращаемся к тому, что в разных контекстах могут быть разные подходы к родовспоможению, даже если все они формально находятся в единой системе; как говорит один из моих информантов, «рожают всегда через одно место, но
Что касается желательной модели системы родовспоможения, надо помнить, что не все считают непрерывность помощи главным критерием ее оценки. Как показывают исследования, опирающиеся на данные «Кокрановского сотрудничества» (это одно из самых больших профессиональных сообществ в акушерстве и гинекологии), в тех системах, где преемственность реализуется в большей степени, женщины остаются более удовлетворенными получаемой помощью; существует и корреляция между этим параметром и количеством случаев, требующих медицинского вмешательства. Очень огрубляя их выводы, можно сказать, что если вас наблюдает одна и та же акушерка на всех этапах беременности и родов, то вероятность медицинских осложнений, требующих внимания врачей, оказывается ниже, а вероятность того, что ваш опыт беременности будет для вас более позитивным, повышается.
Из–за нехватки автономии у медицинских профессионалов и пациентов нет возможности наладить работу таким образом, чтобы она отвечала интересам каждой из сторон
В случае с родовспоможением есть еще такая особенность: для пациентки это опыт сензитивный, возможно даже экзистенциальный, очень важный биографически. Но в учреждении она находится несколько часов, максимум несколько дней, и может больше никогда туда не вернуться. И если она осталась не удовлетворена учреждением, то это едва ли может повлиять на его дальнейшую работу. Что в таком случае может стимулировать организацию с ограниченным экономическим ресурсом меняться? Ничего, кроме профессиональных идеалов. Если бы уменьшилось давление со стороны министерства и других надзорных органов на учреждения, то, возможно, они были бы более открытыми и отвечающими запросу женщин и их семей, возможно было бы больше партнерских родов.
Если мы попытаемся зайти со стороны экономики здравоохранения, разнообразие форм родовспоможения и здесь будет выглядеть выигрышно, потому что, например, помощь роженице на дому, если она сама этого хочет, для системы более выгодна. Российская же система не только неповоротливая, но еще и очень дорогая. Британия, где родовспоможение в середине XX века было устроено похожим образом, начала реформы в 1990-х, чтобы сэкономить ресурсы, хотя и прикрывалась гуманистической задачей дать женщинам то, что они хотят. Сейчас в этой стране официально можно рожать и дома, и в центрах акушерского ухода (то есть с акушеркой), а если у беременной серьезные осложнения, она едет в роддом (где получает помощь уже врачей), потому что при любой системе в родах случаются ситуации, требующие медицинского вмешательства.
Метод: множественное исследование случаев в недоступных для внешних контактов учреждениях
Медицинские учреждения вообще и роддома в частности — это учреждения с ограниченным доступом. Человек с улицы во многих случаях не сможет туда попасть и тем более наблюдать их работу. В Петербурге и в Москве работники роддомов зачастую сами готовы сотрудничать с исследователями, но мне было интересно посмотреть на ситуацию в регионах, а там — на удаленные города. Поэтому выбор регионов и учреждений в первую очередь определялся элементарной доступностью: в какие я могла попасть, а в какие не могла. Где-то я, допустим, знала заведующего отделением в роддоме. Методологически это нерепрезентативная выборка, и результаты по тем интервью, что я собрала, не могут быть распространены на всю Россию. Если, говоря, например, о преемственности, мы можем опираться на выводы пз других исследований, то я описываю не то, как все происходит на самом деле везде в России, а то, как
При работе над диссертацией мне было интересно изучить профессиональную автономию — насколько она возможна в тех контекстах, где нет, казалось бы, для этого благоприятных условий, — в малых городах. Например, таким условием может быть появление платных услуг — тогда врачи и акушерки начинают конкурировать за внимание пациентов и это мотивирует их к
Для второго проекта я, помимо прочего, хотела узнать, какие стратегии вырабатывают роженицы и их семьи, если они находятся в относительно неблагоприятных условиях, без денег и выбора, куда им ехать и что делать. В Петербурге это была бы совсем другая история. Например, исследования, проведенные Анной Темкиной, показывают, что у петербургских женщин среднего класса достаточно ресурсов и социальных связей, чтобы найти отвечающий их ожиданиям способ родить ребенка. А в малых городах такого выбора, очевидно, нет: на 100–200 километров один роддом. У молодой семьи просто может не быть денег, чтобы куда-то поехать, кому-то заплатить за дополнительные услуги. Мне было интересно, как в таких условиях, с одной стороны, сами семьи вырабатывают стратегии, чтобы хоть немного смягчить или расположить к себе эту систему, а с другой стороны, как действуют в этих условиях медицинские профессионалы.
Я считаю, что коммуникативную неудачу тоже можно рассматривать как результат
В качестве дизайна диссертационного проекта я выбрала множественное исследование случаев. Речь идет о четырех организациях родовспоможения, где я не только брала интервью, но и, по возможности, проводила наблюдение. Я изучала документы, которые регламентируют их работу, а если получалось — и неформальные документы. Во втором исследовании был немножко другой заход: я пыталась очертить ключевых игроков на уровне региона. Там, кроме интервью с разными специалистами, я проводила, например, наблюдение за собранием врачей: акушеры-гинекологи из всех городов и учреждений этого региона встречались с представителями местного комитета по здравоохранению.
Не все интервью прошли так, как я планировала. Например, в диссертационном проекте я пыталась изучить четыре организации, но только в двух получилось и наблюдение, и интервью со всеми сотрудниками, и анализ документов. В двух других кейсах дальше интервью с заведующими родильными отделениями исследование не пошло. Это был отдельный момент методологической рефлексии для меня. Я считаю, что коммуникативную неудачу тоже можно рассматривать как результат. Она сигнализирует, что эти учреждения недоступны для внешних контактов: если вы не беременная женщина, собирающаяся рожать в отделении, не врач и не акушерка, то нечего вам здесь делать.

Эта закрытость связана с институциональной преемственностью. В одной из последних статей мы с Анной Темкиной и Дарьей Литвиной назвали роддома в Советском Союзе квазитотальными институтами. Женский репродуктивный опыт — вообще до сих пор табуированная тема. Слова «месячные» и «менструация» вызывают у многих странную реакцию. Помимо этого объяснения, есть и организационное: если, допустим, вы действительно практикуете не очень чуткий к пациенту подход, то зачем вам быть открытыми? Вам удобно настроить свою работу, не ориентируясь на запросы поступающих к вам людей.
Итак, в двух учреждениях мне удалось поговорить лишь с заведующими. Некоторые мои коллеги считают, что исследователь не всегда должен раскрывать себя: он может быть кем-то вроде тайного покупателя, тайным социологом. Я не разделяю такой подход, и мои этические представления и профессиональные правила говорят, что я должна всех проинформировать, что провожу исследование и фиксирую свои наблюдения в дневник. Поэтому мне важно было получить разрешение, на что в одном случае мне сказали: «Моим сотрудникам точно не о чем с вами разговаривать», после чего я не могла продолжать исследование. В другом случае это было очень интересное интервью, насыщенное деталями, в том числе о неформальных практиках, что для социолога является предметом отдельного интереса, а для врача — довольно рискованным нарративом. Заведующая предоставила мне телефоны своих сотрудников и сказала, что попросит их дать интервью. А потом каждый из ее подчиненных по очереди отказывал мне. Окольными путями, через коллег, которые были связаны с этим учреждением, я узнала, что там произошел конфликт между заведующей и ее сотрудниками и поэтому моя попытка зайти «сверху», то есть заручиться сначала поддержкой начальницы, а потом общаться с ее подчиненными, сработала плохо. Это у них была, что называется, «тактика слабых» — по возможности игнорировать ее поручения.
Найти контакт с пациентками порой тоже было нелегко. На тот момент у меня уже был свой опыт родов, и мне казалось, что это вполне обычное дело — рассказывать о нём. Но найти женщин из регионов, готовых поделиться воспоминаниями, оказалось не
Возможно, моя аффилиация (с Европейским университетом) и профессия (социолога) неоднозначно считываются в российских регионах: а почему «Европейский»? а что это за исследование? кто вообще такие социологи? почему социологи не с анкетами стоят у выхода из магазина, а интервью берут? Я думаю, многие отказы в конечном счете связаны с тем, что социология — недостаточно укрепившаяся в России наука.
Биография: страх врачей и защита во времена пандемии
Бакалавриат я окончила в Смольном, на факультете свободных искусств и наук в СПбГУ, программа социологии и антропологии. Тема моей ВКР звучала так: «Визуализация счастья. Свадебная фотография как практика социального фотошопинга». Это был, наверное, мой первый шажочек на пути феминизма, когда я пыталась разобраться, что не так со свадебными фотографиями. Когда я выпустилась из Смольного, то поняла, что хочу продолжать свой образовательный путь — мне было очень интересно учиться, и в целом уже тогда я полюбила полевую работу. Один из моих преподавателей, выпускник Европейского университета Виктор Львович Каплун, посоветовал подать туда документы в магистратуру. К своему удивлению, я поступила, и уже в первые месяцы обучения поняла, что хочу заниматься какой-то более «серьезной» темой. Возможно, в силу каких-то личных и биографических особенностей — я с детства очень боялась врачей и всегда старалась избегать общения с учреждениями здравоохранения, — решила заниматься социологией медицины.
Научным руководителем в ЕУСПб на тот момент у будущего социолога медицины могла быть только Анна Темкина. Приблизительно в те же годы она получила профессуру по исследованиям гендера и общественного здоровья. Я могу бесконечно петь ей хвалебные песни: это, наверное, самый лучший научный руководитель, какого можно себе представить. И когда мы начали работать, Анна предупредила, что тему магистерского проекта нужно сформулировать так, чтобы он был интересен и ей как научному руководителю, а для этого он должен быть связан не только с медициной, но и с гендером. Поэтому я занялась репродуктивным здоровьем — самым насыщенным пересечением исследований гендера и медицины.
Я занялась репродуктивным здоровьем как самым насыщенным пересечением исследований гендера и медицины
Моя магистерская ВКР была посвящена тому, как ответственность за репродуктивное здоровье распределяется в перспективе врачей. Не могу сказать, что это была особенно успешная диссертация — не та работа, которой я горжусь. Но потом я поступила во второй набор PhD программы в Европейском, снова оказалась под руководством у Анны Темкиной и сфокусировалась не на репродуктивном здоровье вообще, а на родовспоможении. Я писала, писала, писала эту диссертацию, и в
Параллельно с работой над диссертацией в Хельсинки я стала научным сотрудником в рамках профессуры Анны Темкиной. Поэтому, кроме индивидуальных проектов, которые вела для диссертации, я много участвовала в коллективных проектах под ее руководством. В некоторых была координатором, где-то — исполнителем. Один из них, довольно масштабный, мы начали в 2018 году. Он посвящен коммуникации в перинатальном центре. В том числе по материалам этого исследования мы с Анной Темкиной и Дарьей Литвиной пишем монографию об устройстве родовспоможения в России. Помимо этого, я с другими коллегами как исполнителями и с Екатериной Бороздиной как руководителем получили грант Российского научного фонда на исследование пациентоориентрованного подхода в российском здравоохранении. Там много интересных сюжетов: насколько вообще медицинские учреждения в России замечают связанные с ними ожидания пациентов? И еще, поскольку в прошлом году началась пандемия, а мы занимаемся социологией медицины, мой декрет, который планировался сразу после защиты, подвинулся, а потом вовсе пропал. Мы начали еще несколько разных проектов.
Один — об изменившихся в пандемию условиях работы медиков. Это был потрясающий проект под руководством Екатерины Бороздиной и Анны Темкиной: за несколько недель мы набрали больше 50 интервью с медиками разного уровня из разных регионов. По нему мы тоже готовим публикации. Тогда же началось исследование Европейского совместно с клиникой «Скандинавия», поддержанный группой «Полиметалл», — про серопревалентность в Петербурге; на первом этапе там я также была одним из участников. И был еще третий проект, пока самый неоформленный для меня — дневниковый: социальные исследователи договорились писать на карантине личные дневники, пытаться фиксировать ближайшую повседневную реальность, обладая некой социально-гуманитарной экспертизой.
* * *

Анастасия Новкунская — доцент факультета социологии и научный сотрудник программы «Гендерные исследования» Европейского Университета в
Поле научных интересов включает в себя социологию здоровья и медицины, социологию профессий и организаций, а также гендерные исследования. В настоящее время является участником исследовательских проектов, посвященных изучению пациенториентированного подхода в российском здравоохранении, оптимизации здравоохранения в российских регионах, а также институциональным изменениям в системе родовспоможения в России.
Связаться с Анастасией можно в фейсбуке или по электронной почте.